

�������һ��EMR��ESD�Ļ���֪ʶ��
��Դ��ҽѧ������Ƶ��
���ߣ�һҶ����
1.����
EMR���ھ���ճĤ�����г�����Endoscopic Mucosal Resection���ǶԱ�ƽ¡���Բ��䣨����θ��������ƽ�����������Ϣ�⾭�ھ��´�ʩ��ע���������ʹ����������в���룬��Ϊ�ٵ�Ϣ�⣬Ȼ��Ȧ����еļ��������������ø�Ƶ���м��������еģ������������Ĥ������ﵽ����Ŀ�Ļ��������֯����Э�����Ŀ�ĵ��ھ��²���������
ESD���ھ���ճĤ��Ƭ�г�����Endoscopic Submucosal Dissection���������ھ����Ĥ�г�����EMR�������Ϸ�չ������ ��Ҫ����������������Ͱ�ǰ���䡣�г���ȿɰ���ճĤȫ�㣬ճĤ���㼰��ճĤ�²㡣���������ھ�ճĤ��ע�������������Ƶ�絶�����������Ĥ������ﵽ����Ŀ�ĵ��ھ��²���������
2.������е
EMR������е��θ��������ʽ�絶��Ȧ��������ñ��ע���롢���ǯ���Ѽ����г�еȡ�
ESD������е��θ��������ʽ�絶����ñ��ע���롢ESDר�õ�������ITD����TT����FLEX����HOOK���������ǯ���Ѽл��г�еȡ�
3.��Ӧ֢������֢
EMR��Ӧ֢����1��ֱ����2cmճĤ��������
��2�����ܰͽ�ת�ƣ������dz���簩���������£�
��ʳ��----ֱ��������3cm��m1��m2��
��θ----ճĤ�ڰ������������õķֻ��Ͱ���ֱ��3cm�������������õķֻ��Ͱ���2cm�������������õ�δ�ֻ��Ͱ�
�۽�ֱ��----m��sm��
ESD��Ӧ֢��
ʳ�ܲ��䣺��1��Barrettʳ��
��2������ʳ�ܰ���������ճĤ���û���ܰͽ�ת�Ƶ�ճĤ�²�����ʳ�ܰ�;
��3��ʳ�ܰ�ǰ���䣺ֱ����2cm�IJ������EMR��ֱ����2cm�IJ����Ƽ�ESD����
��4��ʳ����������������Ϣ�⡢ƽ��������ʳ����ͷ״����
θ���䣺 ��1������θ�� ������ֱ�� ��2cm���ϲ� ���������δ�ֻ���ճĤ�ڰ����ڲ��۲����С���ϲ���������ķֻ���ճĤ�ڰ���������ֱ����3cm���ϲ���������ķֻ���ճĤ�ڰ���������ֱ����3cm
��2����ǰ����ֱ����2cm�IJ������EMR��ֱ����2cm�IJ����Ƽ�ESD����
��3���������� ����θϢ�⡢θ����������λ���١�֬�����ȣ�����������Դ�ڹ��м����������
�������䣺
��1����ƽ̹Ϣ�� ֱ����2cm��Ϣ�����EMR��ֱ����2cm��ƽ̹Ϣ�⽨�����ESD���ƣ���һ���������г�����������ʡ�
��2��ճĤ������ ��Դ��ճĤ�����λ��ճĤ�²��������ͨ��ESD������������;��Դ�ڹ��м������������������ǿ���롣
��3��� ��δ�ۼ������ֱ��<2cm������а���ֱ�������
EMR��ESD����֢��
��1��θ����������֢�ߣ�
��2�����ص��ķμ�����ѪҺ������Ѫ�����ϰ����г�Ѫ�����ߣ�
��3��������̧��֢���ԣ����������������������ߣ�
��4�� �����ھ���ʾ��������ճĤ��2��3�����ߡ�
4.EMR��ʽ
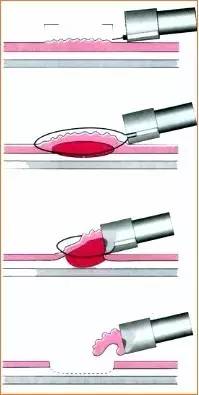
��ñ��ճĤ�г���
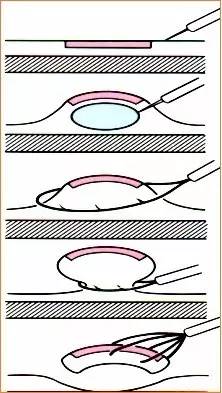
ע�䷨ճĤ�г���
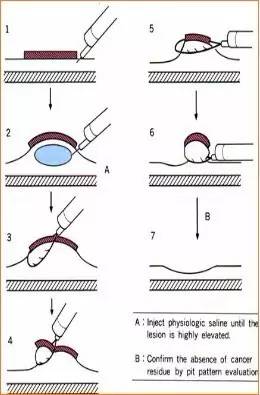
ע�䷨��ƬճĤ�г�����EPMR��
5.ESD��ʽ
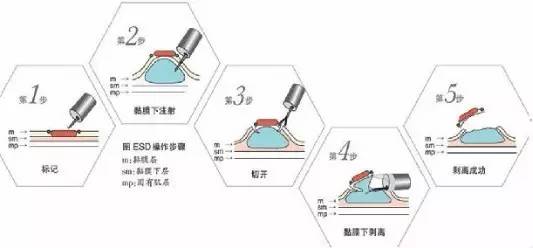
�ܽ�ھ��������ŵ㣺����С������ָ��죬�������������һ������ܣ�EMR��ȱ���������ھ��¿��г���֯��С�����ƣ�<2cm�����磾2cm����ѡ��ֿ��г����г���֯��Ե��������������������ȷ����ESD�������ھ����г�����Ӧ֢������С������һ�ζಿλ���������ƣ��ﵽ����������������Ч������Ϊ����θ�������ڰ�����ǰ�ڲ������Ч�ֶΣ���Ҳ�п����г���֯��Ե�������������������������
