

- 您好,欢迎您访问成贯仪器官方网站!


超声内镜下穿刺术
实际手术
确认穿刺物、穿刺线路
[步骤 1]
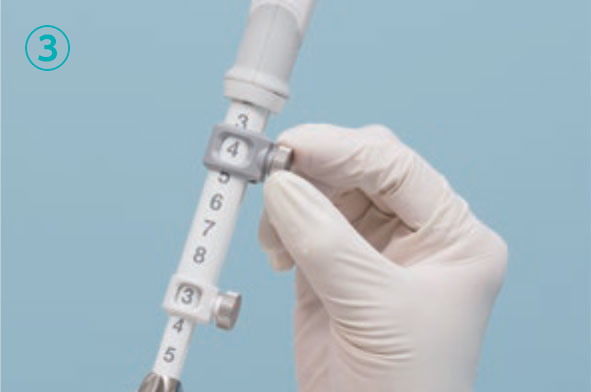
扫描出穿刺物。安装针,在EUS图像上确认外鞘尖端。
[步骤 2]
确认多普勒穿刺线上没有血管。
[步骤 3]
将探针拔出1cm左右。
[步骤 4]
测量从外鞘尖端到穿刺物远端的距离。
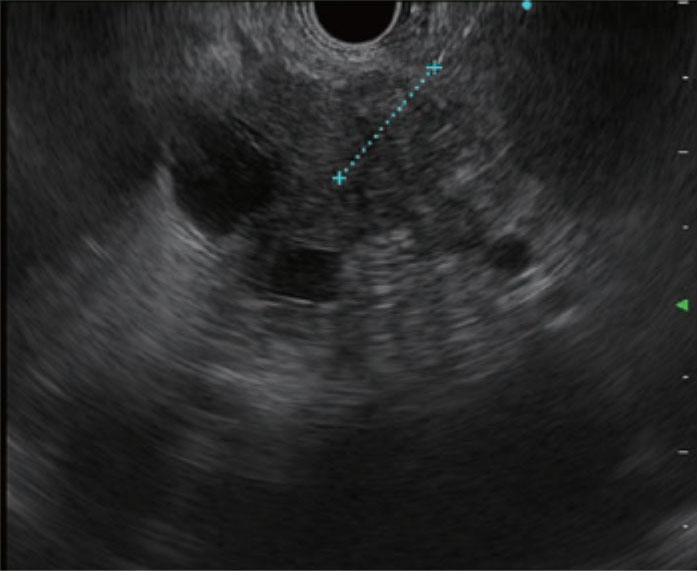
穿刺
[提示]
如由EUS-FNA新手进行手术,以及在病变较硬,需要迅速穿刺的情况下,推荐采用【步骤5-1】。
[步骤 5-1] 先固定限位器时
1. 根据距离固定限位器。
2. 进行穿刺。
3. 穿刺后,再次调整限位器的位置。
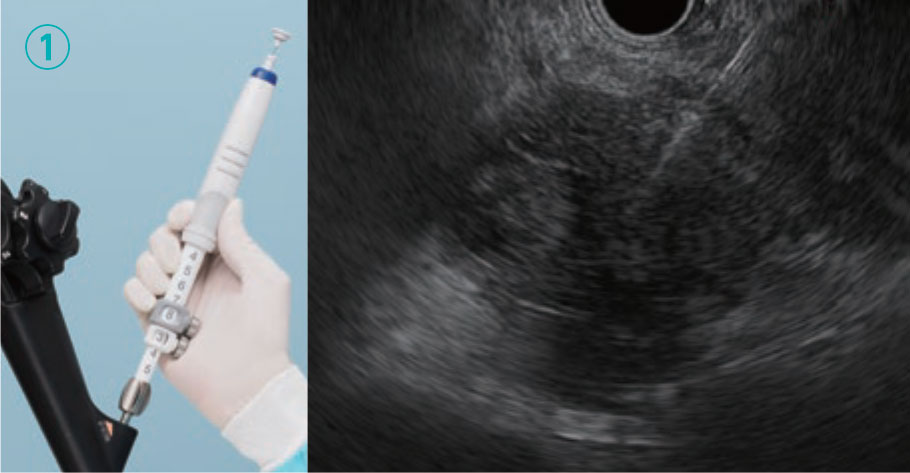
[步骤 5-2] 在穿刺后固定限位器时。
1. 缓慢进行穿刺。
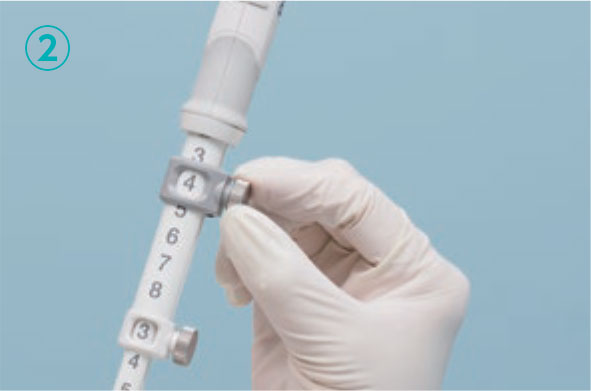
2. 在穿刺后固定限位器。
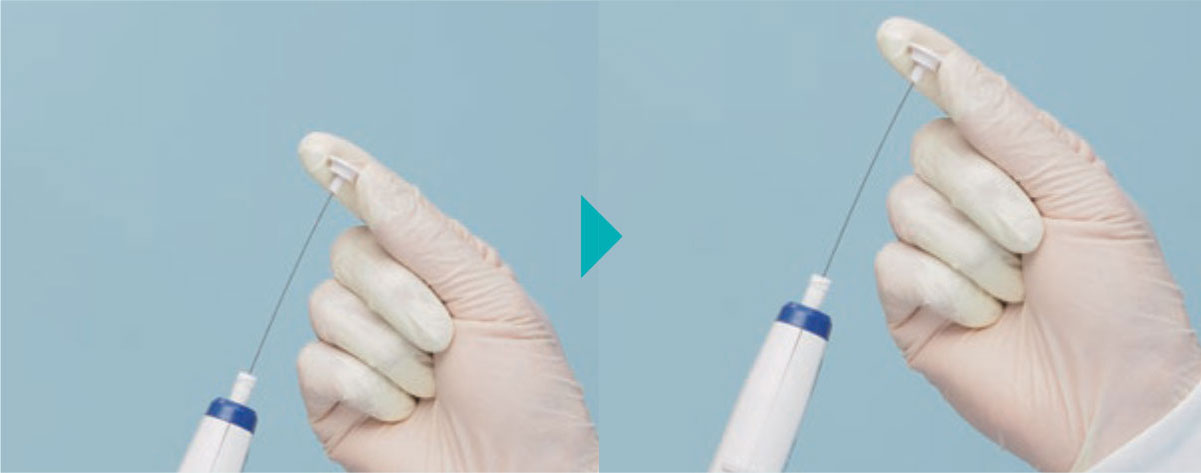
[步骤 6]将探针推回初始位置,拔除探针。
将探针推回初始位置,拔除探针。
吸引~结束
[步骤 7]
将带有10-20mL负压的注射器安装到钳道口上,打开活栓,施加负压吸气。
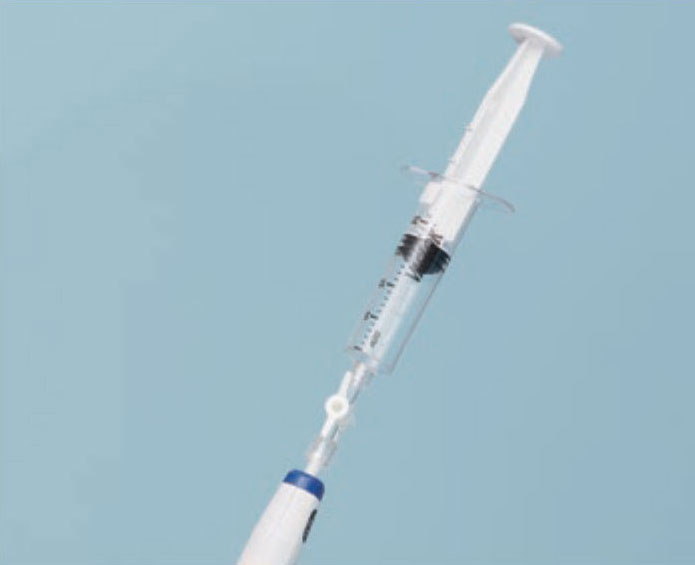
[步骤 8]
在穿刺物内穿刺10-20回。
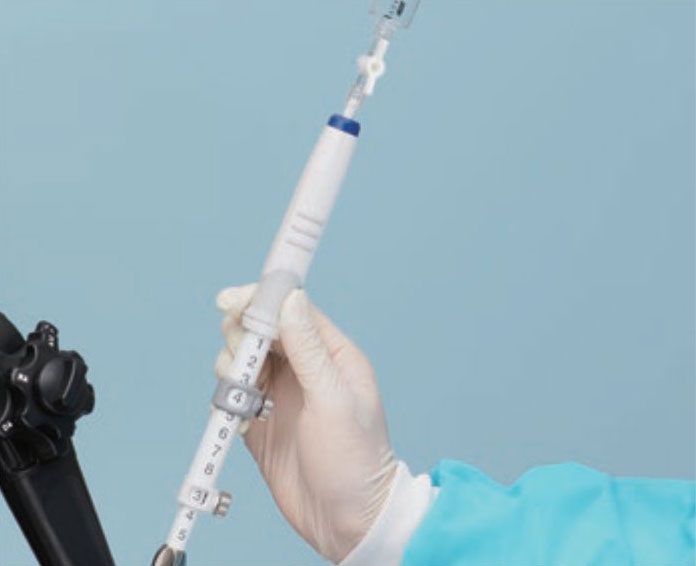
[步骤 9]
解除负压后,将针从穿刺物中拔除,并将限位器的位置归0。然后,从内窥镜中拔除整个穿刺针。
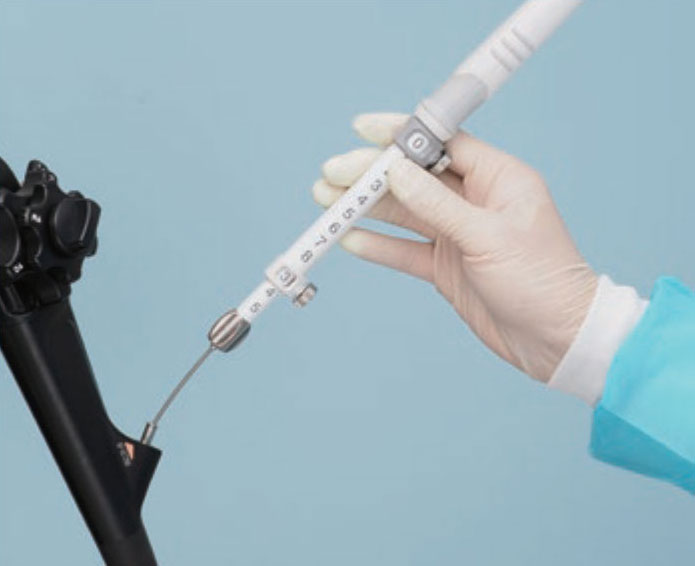
[步骤 10]
在EUS图像和内窥镜图像上确认穿刺部的出血情况。
*使用前请务必阅读产品附件和使用说明书
样本处理
将获得的样本直接投入福尔马林中,或者挤压到培养皿和显微镜用标本上,提交供组织学诊断、细胞学诊断检查使用。回收样本的方法多种多样,包括用空气、探针或生理盐水挤出的方法等,具体采用何种方法交由实施手术的各机构判断。
Column 12
关于穿刺针“外鞘”的处置
将穿刺针插入内窥镜的钳道口,固定后调整外鞘的长度。根据穿刺针种类的不同,有些穿刺针的外鞘会在开封时突出一部分,因此应事先调整出约1-2cm的位置。此外,有时在将穿刺针从钳道口尖端伸出时会感到较大的阻力,请勿强行推挤,通过缓慢调整角度等方法,待确认没有阻力后再将其挤出,便可预防钳道口内部受损。并且,为穿刺病变部位,推进内针前请务必通过超声图像(图a、被圆圈包围的部分)或内窥镜图像(图b)确认外鞘有从钳道口尖端突出。但是,外鞘突出太长可能会在操作内窥镜时导致消化道黏膜受损,或因外鞘带来的压迫使振子与消化道分离,从而导致超声图像出现缺失。外鞘从钳道口尖端稍微伸出即可。
Column 13
在实施EUS-FNA时施加负压的方法
通常在实施EUS-FNA时,会在穿刺后拔除探针,并使用附带的注射器施加10-20mL的负压。目前已报告的其他方法还包括在穿刺后缓慢拔出探针,在施加非常轻微的负压的同时使针前后移动的slow pull法,以及在拔出探针后不施加负压,直接使针前后移动的no suction法等。然而,尚不明确这些方法孰优孰劣,请结合实际情况区分使用。例如,在施加10-20mL的负压会导致大量血液混入样本的情况下,最好使用负压较小的slow pull法或不施加负压的no suction法。与之相反,当样本量较少时,施加更高的负压来进行吸引也不失为一个好主意。此外在施加负压时,为防止液体和消化道壁组织从消化道内混入,必须在将穿刺针从病变部位拔出前解除负压。
Column 14
实施EUS-FNA时的“Fanning technique”与“Door knocking method”
“Fanning technique”是指对内窥镜进行仰角操作或升起抬钳器,有意识地从不同穿刺方向尝试采样的穿刺方法,而并非只在相同的穿刺线路上使针前后移动。多数情况下会升起抬钳器进行Fanning。使用22或25号等的细径针实施EUSFNA时,适合使用本法。
“Door knocking method”是指在将穿刺针推进对象病变部位内时,与拔出针时采用不同的速度,用力向限位器推进锐利地“切割”组织,有意使大量组织进入针内的穿刺方法。当把手和限位器在穿刺时相撞时,会发出犹如敲门的“咚、咚、咚”声,这也是本方法命名的由来。需说明的是,在实际进行手术前,为预防意外的偶发症(深部穿刺造成的血管损伤等),重点在于牢固地固定限位器的锁,以防偏移。
Column 15
对较硬病变、小病变进行穿刺时的诀窍
在对象病变较硬难以穿刺,以及穿刺时胃壁伸展,无法得到有效穿刺的情况下,最好使用Door knocking method,在穿刺时迅速使穿刺针撞到限位器上。在病变较硬,一开始无法穿刺到深部的情况下,也可以通过在病变内反复采用Doorknocking method进行穿刺,使针尖缓缓到达深部。对胃黏膜下病变实施EUS-FNA时,有时通过内窥镜的仰角操作锁定病变,然后持续施加吸引,在振子紧贴胃壁的状态下进行穿刺也是一种有效的方法(Shovel car method)。
对象病变较小时,有时也可先贯穿病变,然后再调整穿刺距离(对疑似GIST的消化道黏膜下病变进行穿刺时禁止使用该方法)。此外,在穿刺后无法确保充分的行程距离的情况下,有时也可采用让穿刺针在对象病变内部细轻微振动来采样的方法(Woodpecker method)。
Column 16
关于Rapid on-site evaluation(ROSE)
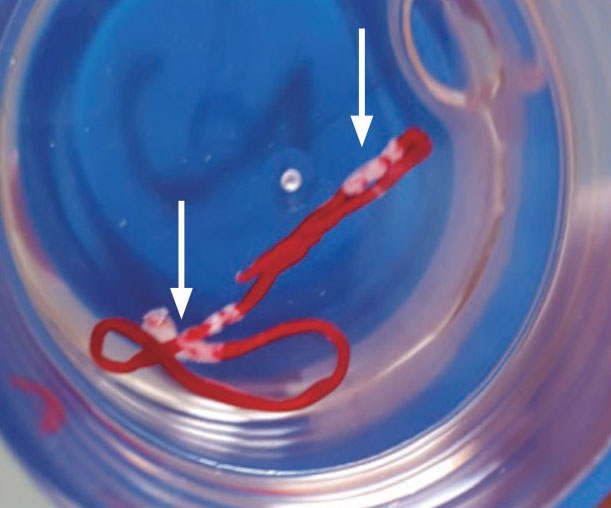
Rapid on-site evaluation(ROSE)是指与病理医生和细胞检查员一同实施EUS-FNA,在每次穿刺时迅速实施细胞诊断,评估采样过程是否适当,进而进行病理诊断,有多篇报告显示,实施ROSE能有助于提升EUS-FNA的诊断准确率。另一方面,也有少量报告指出其未必能提升诊断准确率。
然而,通过ROSE对样本进行实时评估,能够得出结束EUS-FNA的正确时机,这可谓是实施ROSE的意义所在。从该角度出发,我们认为在有条件与病理医生(病理科)合作的机构中,即使是出于安全和经济考虑,也应该实施ROSE。另一方面,有报告指出,在判断是否有采集到有效的组织样本时,可通过肉眼确认白色样本(图,长箭头)(Macroscopic on-sitequality evaluation: MOSE),这样做有助于提升诊断准确率。在难以由病理医生和细胞检查员实施ROSE的机构中,建议由内窥镜医生自己实施ROSE或MOSE。
Column 17
关于直视凸阵扫描EUS
直视凸阵扫描式(直视型)EUS是直视型内窥镜上装有凸阵扫描式振子的EUS设备(图a)。其基本EUS的性能与传统前方斜视型EUS相同,但结构决定了其只能在90度的范围内获得EUS图像(图b)。
虽然也可使用本设备进行胆和胰腺的筛查,但为使用以内窥镜的尖端方向作为扫描范围的振子进行扫描,可能导致内窥镜在扫描对象物体时不稳定,需要频繁使用仰角。此外还具有前述的扫描角度狭窄的问题,因此观察范围受限。另一方面,直视型因其直视的特性,使其能够在术后插入肠管等消化道的深处,因此能够对通常使用前方斜视型难以观察和实施EUS-FNA的消化道狭窄部病变以及小的消化道黏膜下病变(安装先端帽,在吸引的同时进行EUS-FNA)等病例进行处理。
此外,由于是将穿刺针垂直刺入消化道,因此力量容易传导,有时能使EUS引导下引流等的interventional EUS变得更为容易,理想状况是充分理解直视型的优缺点,并根据病例的实际情况区分使用直视型和前方斜视型。

图 a 图 b